PICK UP!
2021.03.31
肝移植後の免疫抑制剤をゼロに オールジャパンで臨む医師主導治験

臓器移植でしか救えない命がある。しかし、移植後の免疫拒絶反応の発症を抑えるため、患者さんは生涯に渡り免疫抑制剤を飲み続ける宿命を背負わされ、その副作用が移植医療最大の課題となっています。順天堂大学の奥村康特任教授と内田浩一郎准教授を中心とした研究グループは、免疫抑制剤から完全に離脱する状態へと誘導する、画期的な有効性をもつ免疫治療について、再生医療等製品の薬事承認を目指した医師主導治験を開始。ひとりでも多くの移植患者さんが免疫抑制剤から解放される日を目指して、世界に先駆けたプロジェクトを進めています。
【順天堂大学】動画2020:「肝移植後の免疫抑制剤をゼロに オールジャパンで臨む医師主導治験」(奥村 康 特任教授 × 内田 浩一郎 准教授)
免疫抑制剤を生涯飲み続けることの弊害
内田 私は移植外科医として、北海道大学や米国マイアミ大学で肝臓移植をはじめとした臓器移植手術や臨床を数多く経験してきました。臓器移植を受けた患者さんには拒絶反応により移植臓器が生着せず機能しないリスクがありますが、免疫治療学の進歩により、現在は免疫抑制剤を十分量服用し続ければ拒絶反応を抑えられる時代になりました。ただし、免疫抑制剤は生涯に渡って飲み続けなければなりません。また、この免疫抑制剤は拒絶反応を抑制するのみならず、体のメンテナンスに必要な免疫反応まで抑え込んでしまい、結果として感染症や糖尿病、腎臓病、がんなど、さまざまな合併症が起き、それが原因で亡くなる方もいらっしゃいます。今や移植医療は移植した臓器がうまく定着するかどうかだけではなく、免疫抑制剤の副作用を抑えて長期予後を考える時代になりました。
奥村 聞くところによると、今般の新型コロナウイルス感染症により米国で最初期に亡くなった方は、移植医療を受けて免疫抑制剤を服用されていた患者さんが多かったそうですね。
内田 私たちの外来でも、新型コロナウイルス感染症の感染拡大以降、「薬を減らせませんか?」と質問されることが増えました。減らすと拒絶反応のリスクが高くなりますし、医師として悩ましいところでした。

強い「移植拒絶反応」を止めるJB-101とは
奥村 免疫学最大の疑問は、「ヒトのリンパ球は外から入って来る細菌や組織には反応するのに、なぜ自分自身を攻撃しないのか?」ということです。もちろん、なかにはリウマチや全身性エリテマトーデス(SLE)のようにリンパ球が自分を攻撃してしまう自己免疫疾患もあり、我々はその鍵になるものを長年研究し続けてきました。
その過程で、もっとも重要なリンパ球であるT細胞を活性化させる共刺激分子CD80とCD86が、非常に大切な役割を果たしていることがわかりました。CD80は米国で発見されたのですが、CD86を発見したのは順天堂大学の研究チームです。当時、英国の学術雑誌『ネイチャー』にも掲載され、世界中の免疫研究者の間で大きな話題になりました。さらにCD86の働きを止める抗体をつくったところ、T細胞が活動しなくなり、ほとんどの免疫反応が止まることがわかりました。
ところで、人体の中でいちばん強い免疫反応とは何でしょうか? ――答えは「移植拒絶反応」です。この手強い拒絶反応も、CD80/86の働きを止めれば抑えることができるのではないか。
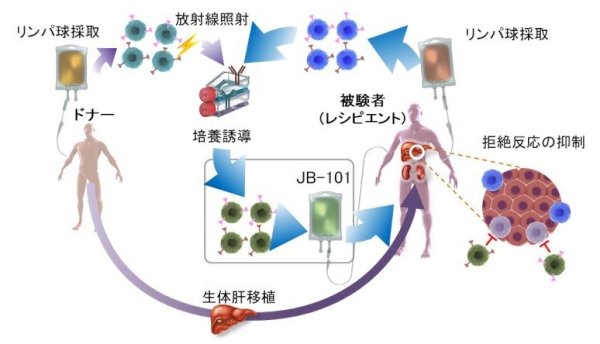
このようにドナーのリンパ球とレシピエントのリンパ球をCD80/86抗体と共培養してつくられた細胞がJB-101です。
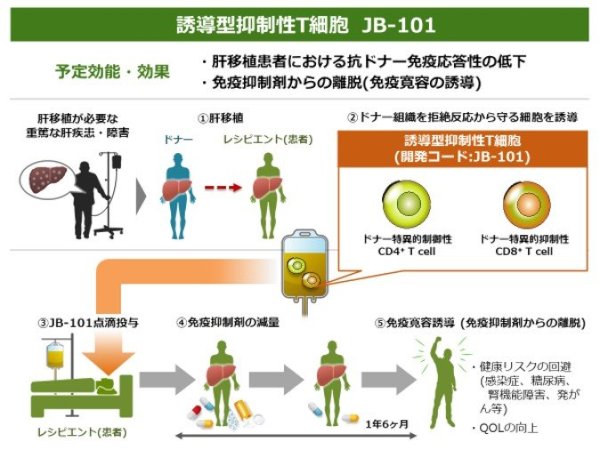
次は人に対するトライアルです。最初に試みられたのは、東京女子医科大学の寺岡慧名誉教授でした。腎臓移植で16例試みられたのですが、免疫抑制剤の量を3分の1程度に減らすことはできたものの、完全にゼロにすることはできませんでした。
その後、内田先生の師である北海道大学名誉教授の藤堂省先生が肝臓移植の臨床研究でCD80/86抗体を利用したところ、10例中7例で免疫抑制剤をゼロにできたのです。この報告を聞いたとき、「本当に免疫抑制剤から離脱できるのではないか?」と非常に興奮したのを覚えています。ちょうどその頃、内田先生が米国留学から帰国され、中心となって臨床研究を進めてくださることになりました。

新たな作用メカニズムと画期的な有効性。オールジャパンで日本発の細胞医薬を生み出す
内田 先駆け審査指定の要件には基準があります。治療薬の画期性、対象疾患の重篤性、対象疾患に係るきわめて高い有用性、世界に先駆けて日本で早期開発・申請する意思の4つです。我々が指定を受けることができた大きな理由は、2つあると感じています。
1つ目は、順天堂発、日本発の研究シーズであること。CD86という分子を発見し、その抗体を使って誘導された特殊な細胞には、選択的な免疫抑制効果があるという、新しい免疫作用メカニズムへの評価です。通常、免疫抑制剤は拒絶反応以外のいろいろな免疫反応を止めてしまうのですが、この細胞は拒絶反応だけ抑えて、それ以外の感染症やがん、腎障害への免疫を保ってくれます。選択的な免疫制御を世界で初めて進めることができる細胞といえます。
2つ目は、画期的な有効性です。先ほどの奥村先生のご説明にもあったとおり、臨床研究で10中7人が免疫抑制剤をゼロにできたのです。これまで世界中で肝移植後の免疫寛容に挑戦した臨床研究が実施されましたが、移植後の早期から免疫抑制剤を中断できたケースは13%前後でした。先行トライアルから8年が経過しましたが、今も免疫抑制剤を服用せずに済んでいます。今はまだ7人ではありますが、これを日本全国に普及させていきたいと考えています。
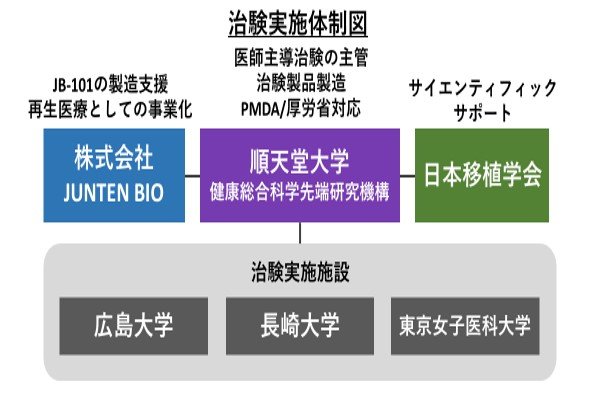
以上2点を、厚生労働省から高く評価していただいたのだと思います。現在、日本移植学会が学術的なサポートをしてくださっていますし、国も世界に先駆けて再生医療等製品にする意思があり、「オールジャパン」の体制で本治験に臨みます。

内田 今回の治験実施予定は10例です。実施医療機関は、移植学会トランスレーショナル・リサーチ委員会で協議し、これまで肝臓移植の実績が多く、移植免疫の研究にも実績がある東京女子医科大学、広島大学、長崎大学の3施設にお願いしました。順天堂大学は今回の治験の主管機関として、肝移植の実施体制が整うまでは、治験製品の製造・品質管理と治験調整事務局としてPMDAや厚生労働省との調整役を担当します。
治験参加に適格だと判断された患者さんは、ドナーの場合は肝移植の14日前~3日前までに、被験者(レシピエント)は肝移植前日に、成分献血の装置を使ってリンパ球を2時間以上かけて多めに採取します。採取されたリンパ球は順天堂大学の細胞加工施設に運ばれ、私達が開発した抗ヒトCD80/86キメラ抗体を添加して共培養することでJB-101が製造されます。JB-101を培養加工する期間はおよそ10日間。治験薬製造の高い安全基準のもと、細胞医薬として加工され、一定の出荷規格を満たした製品のみが患者さんに点滴投与されます。
投与後は1年間かけて徐々に免疫抑制剤の量を減らし、最終的にゼロを目指します。その過程で拒絶反応が潜在的に起きていないか、目には見えないが病理学的な異変が起きていないか、しっかりモニタリングを続けます。1年かけてゼロにした後、さらに1年間何事もなければ、この治験は終了です。
内田 まずはお近くの移植医療センターでご相談されるとよいと思います。私たちは、数年前から日本移植学会でこの治験とプロジェクトに関する講演やシンポジウムを続けてきました。学会に所属する先生方や肝臓移植に携わっておられる先生方なら、この治験の内容もご存じだと期待しております。治験の実施機関は3施設に限られますが、その地域の患者さん限定というわけではありません、例えば、宮崎県在住の患者さんが長崎大学病院の外来に通院されている事例もあります。
免疫抑制剤がいらない移植医療こそ医療者の悲願
内田 国内ではこの治験を通じて、2026年度中にJB-101の再生医療等製品としての薬事承認を受けることを目標としています。承認されれば、全ての医療施設へ届けることが可能となります。また、この治験開始や将来の薬事承認は、海外への地域拡大にも大きく寄与します。現在、順天堂大学では海外、特に米国カリフォルニア大学デービス校と共同研究を進めており、米国でも腎臓移植でのトライアルを進めているところです。また隣の韓国のソウル大学とも連携し、再生医療等製品の作り方や臨床での手順を共有していく方向で合意が取れています。

内田 免疫抑制剤に関しては、世界中で「減らしたい」「ゼロにしたい」という共通の目標・夢があります。とくに欧米は、移植医療の歴史が長いため、免疫抑制剤の副作用で亡くなる患者さんがより多く存在します。現在、世界でもっとも使用されている免疫抑制剤はタクロリムスといい、奥村先生が順天堂と千葉大学で研究・開発に携わってこられたものです。移植医療が真に普及する基盤研究になった免疫抑制剤ですが、この世界で一番普及している薬を今度は減量・無くす方向に研究開発を頑張っているというジレンマもあるかと思います。
奥村 昔の移植医療では、拒絶反応をいかにコントロールするかが重要でした。タクロリムスとともによく使われる免疫抑制剤にサイクロスポリンがありますが、タクロリムスはその10分の1の量で効く非常に画期的な薬でした。両方とも臨床の現場では相当な量が使われていますが、そもそも薬を必要としない治療が我々の悲願なのです。
内田 私たち若い移植医の世代は教科書で「移植したら薬は飲むべきものだ」と学び、「免疫抑制剤を減らす」「ゼロにする」という発想をなかなか持てずに移植医療を続けてきました。しかし、この移植医療を実現させてきた黎明期からの移植医の先生方のほうが、この免疫寛容に関してはチャレンジ精神が旺盛で、夢をかなえたいという思いが強いと感じます。そんな先生方に支えていただきながら、今回のプロジェクトを大きくしていきたいと考えています。
奥村 次のステップは、すでに免疫抑制剤を飲みながら長く生活されている方々から薬をゼロにできないか、ということです。我々の夢であり、必ずそういう時代が来ると私は信じています。

奥村 私たちには体の免疫システムを維持しながら、薬をなくしていきたいという願いがあります。安全性に関しては自信を持っておりますので、ぜひご協力をいただきたいです。
内田 先日、8年以上免疫抑制剤を飲んでおられない免疫寛容の患者さんと話す機会がありました。他の免疫抑制剤を内服している移植患者さんは常にマスクをしながら、さらに免疫抑制剤の副作用予防として抗ウイルス薬、抗生物質、抗真菌薬を内服しています。一方、その寛容患者さんは当時、マスクも薬の処方も何も必要ありませんでした。薬を飲まずに済むということが、患者さんにとってどれほど生活の質を上げるものか。これは医師としての実感です。今後も免疫寛容の安定した実現に向けて、今回のような治験や臨床研究を続けていきます。これから肝臓移植を受ける方も、すでにお薬を飲まれている方も、ぜひご協力をお願いいたします。

順天堂大学 健康総合科学先端研究機構
免疫寛容プロジェクト

奥村 康
順天堂大学
大学院医学研究科 免疫学
特任教授
1942年生まれ。
千葉大学大学院医学研究科修了。
米国スタンフォード大学留学、東京大学医学部准教授を経て、1984年より順天堂大学免疫学教授、医学部長を歴任。2008年より順天堂大学大学院アトピー疾患研究センター長。
サプレッサーT細胞の発見者。ベルツ賞、高松宮賞、安田医学奨励賞、IS引用最高栄誉賞、日本医師会医学賞受賞等々。日本免疫学会会長(1990年)。

内田 浩一郎
順天堂大学
健康総合科学先端研究機構
准教授
外科専門医、アメリカ医師免許(ECFMG certification) アメリカ移植外科専門医 日本移植学会トランスレーショナル・リサーチ委員
2004年 順天堂大学医学部卒
北海道大学第一外科での外科レジデントを経てマイアミ大学/ジャクソン記念病院移植センター 臨床フェロー
2014年からアトピー疾患研究センターに所属し、免疫寛容の基礎研究を開始
2019年 健康総合科学先端研究機構にて免疫寛容プロジェクトを立ち上げる。



